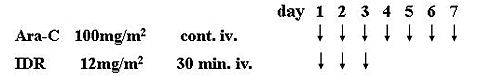高リスクMDS(RAEB-t)およびMDS/AMLに対して、Ara-CとIDRを用いて寛解導入療法および寛解後療法を行い、本療法の有効性 および安全性を評価する。primary endpointは寛解率、secondary endpointは寛解期間、早期死亡率、再発率、生存期間、合併症の頻度、QOLとした。
【対象】
RAEB-tあるいはMDS/AML(MDSから移行のAML)と診断され、年齢が15歳以上70歳以下で、PSが0-2で、重要臓器に重篤な合併症を認めず、未治療の症例
【治療方法】
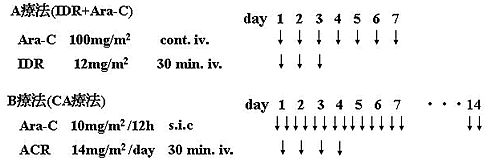
寛解導入療法として、AML95と同様、Ara-C+IDR療法(図1) を用いた。リスクファクターに基づいて投与量を
患者毎に調整する。リスクファクターとして、①年齢60歳以上、②骨髄低形成、③PSが2以上、を設定し、リスクファクターを有さない症例には標準投与量を用い、いずれか一つあれば標準量の80%投与量を用い、2つ以上あれば60%投与量に、それぞれ減量して 寛解導入を試みた。
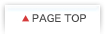
地固め療法、維持/強化療法はJALSG AML95プロトコールに準じて、それぞれ3コース、6コースを施行するが、このときもリス クファクターによる減量計画に基づいて、患者毎に投与量を調整した。
【治療結果】
1996年6月から2000年11月まで、解析可能な登録症例は56例であった。年齢は17-68歳、男性36例、
女性20例であった。30 例に寛解が得られ、53.6%の寛解率であった。投与量別の症例数と寛解率および
寛解期間中央値は、それぞれ標準量投与群が30例で53.3%、259 日、80%投与量群が19例で47.4%、425日、そして60%投与量群が7例で71.4%、460日であった(表1)。症例数は少ないが、60%投与量群でも高い寛解率と長期の寛解期間が得られた。また、60%投与量群では、白血球最低値、白血球減少期間、血小板回復期間は標準量投与群と比べて有意差がなく、好中球の回復期間は短い傾向にあった(表2)。
高い寛解率と考え合わせると、リスクファクターによる減量を取り入れた治療計画は、
安全かつ有効に実施することができると考えられた。
図1. JALSG MDS96 プロトコール
(寛解導入療法)
(寛解導入療法)